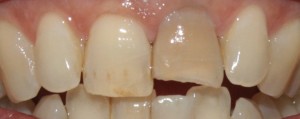
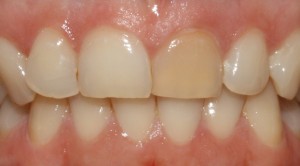
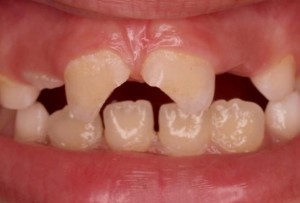
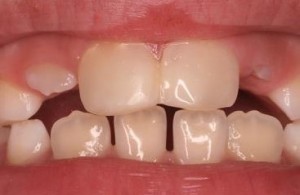
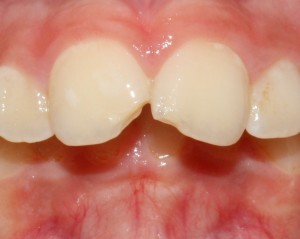
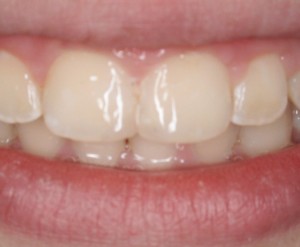
Es un hecho evidente que en la actualidad existe una mayor demanda de requerimientos estéticos por parte de los pacientes, entre ellos lucir unos dientes más blancos ocupa los primeros puestos de la lista. Por este motivo las técnicas de blanqueamiento dental se han convertido en una práctica común en la consulta.
¿Sólo estética?
Todavía hay muchas personas que piensan que la salud es la ausencia de dolor o enfermedad, pero veamos que dice la Organización Mundial de la Salud al respecto: «La salud es un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades«. Con esta definición es más fácil comprender que estética y salud van cogidas de la mano. Por ello, aunque encuadramos el blanquemiento como un tratamiento de estética dental, como profesionales de la salud nuestro objetivo primordial es ésta.
Numerosos estudios han demostrado los beneficios físicos y psicologicos de sonreír, entre ellos cabe destacar el incremento en la segregación de endorfinas y serotonina que hacen sentirnos más felices, el refuerzo del sistema inmunológico o el fomento de las relaciones sociales. Si unos dientes oscurecidos te impiden sonreír con naturalidad, el blanquemiento dental puede ayudarte a solucionarlo.
Tipos de blanqueamiento
Una de la formas en que podemos clasificar las técnicas de blanqueamiento dental es atendiendo a la vitalidad de los dientes a tratar.
– Blanqueamiento en dientes vitales. Es el tratamiento más extendido y el que mejor conocen nuestros pacientes. También conocido como blanquemiento externo. En este tipo el agente blanqueante se aplica en la superficie externa del diente.
– Blanqueamiento en dientes no vitales. También llamado blanqueamiento interno, es el que nos ocupa en este artículo con el que pretendemos aproximaros a este tipo de técnica. En estos casos el agente blanqueante se introduce en el interior del diente.
Blanqueamiento interno. Introducción y conceptos básicos.
Como ya hemos explicado este blanqueamiento es el de elección en dientes no vitales porque la evidencia clínica ha demostrado que no son buenos candidatos para el blanqueamento externo. Antes de adentrarnos en la técnica es preciso aclarar algunos conceptos:
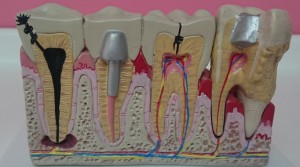
¿ Qué es un diente no vital ?Son aquellos que por diferentes motivos ( traumatismos, caries,etc ) han sufrido un proceso de degeneración pulpar que desemboca en necrosis. Independientemente de que este proceso curse con inflamación pulpar o periodontitis apical, tanto agudas como crónicas, una vez que el proceso de degeneración es irreversible el tratamiento indicado será la endodoncia.
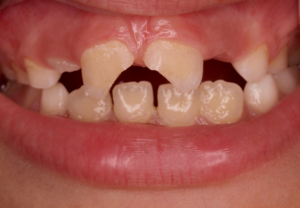
Causas de oscurecimiento en dientes no vitales: Varios son los motivos que pueden dar un aspecto oscuro a un diente que ya ha perdido su vitalidad. Por un lado pueden ser agentes externos, que producen tinciones tanto en dientes vitales como no vitales ( colorantes alimentarios, tabaco, clorhexidina, etc.). Por otro, pueden ser agentes internos: hemorragias pulpares a causas de traumatismos o procedimientos endodónticos inadecuados ( sobreobturación de gutapercha a nivel cervical, restos de cemento de sellado radicular, restos de tejido pulpar etc.).
Antes del blanqueamiento. Primeros pasos: La anamnesis o recogida de datos es fundamental en cualquier tipo de tratamiento odontológico. Para ello una buena comunicación paciente-profesional es imprescindible. En el caso del blanqueamiento interno es importante conocer diferentes aspectos, uno de ellos es el tiempo de evolución del oscurecimiento del diente y la causa que lo produjo ya que son factores que pueden influir en el resultado final. Ante todo hay que ser realistas con las posibilidades de éxito y dejar claro que conseguir el color original del diente no siempre es posible. En estos casos y como último recurso, por ser el menos conservador, el problema podrá abordarse mediante la colocación de coronas o carillasde porcelana.
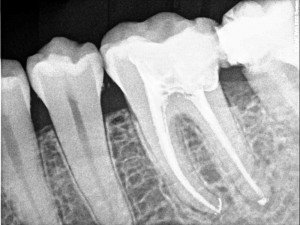
Tras una buena anamnesis, el segundo paso: valoración radiológica. Existen casos en los que la pulpa involuciona hasta una situación de necrosis paulatina sin sintomatología dolorosa y el único signo que aprecia el paciente es un oscurecimiento progresivo del diente. En estas situaciones, previamente al blanqueamiento interno, será necesario llevar a cabo el tratamiento de conductos. En los casos en los que la endodoncia ya ha sido realizada, habrá que comprobar que el sellado de conductos es adecuado y en el caso de que no sea así, será requisito previo la práctica de la reendodoncia del diente en concreto. Por todo ello la exploración radiográfica para valorar la situación de partida es impescindible.
Por último, añadir que se trata de un tratamiento totalmente indoloro en el que no se precisa uso de anestésico.
Técnica de blanqueamiento interno
Existen tres métodos para llevar a cabo este tipo de tratamiento:
– Técnica termocatalítica en clínica. En ella el agente blanqueante de elección es el peróxido de hidrógeno y consiste en la aplicación de calor para acelerar el proceso de oxidación que produce el banqueamiento dental. El calor se aplica sobre el diente mediante luz ultravioleta o instrumentos calentados al rojo.
– Técnica ambulatoria o » walking bleach».En estos casos suele utilizarse perborato de sodio mezclado con agua, empapando con la mezcla una bola de algodón que se alojará en el interior del diente durante 4-7 días. El agente blanqueante se renovará, si es preciso, en sesiones posteriores hasta alcanzar el resultado deseado.
– Técnica mixta: En ella combinaremos las dos anteriores.
Pasos del procedimiento:
1- Toma del registro del color inicial del diente.
2- Aislamiento absoluto con dique de goma del diente a tratar. Es fundamental para evitar quemaduras por contacto del agente blanqueante con la mucosa oral.
3- Acceso a la cámara pulpar. El acceso debe ser conservador pero suficiente. Es el momento de eliminar restauraciones antiguas, restos de cuerno pulpar remanente por accesos anteriores inadecuados, etc.
4- Eliminación de 2 mm de gutapercha por debajo del margen cervical del diente y sellado radicular con ionómero de vidrio para evitar el riesgo de reabsorciones.
5- Grabado con ácido ortofosfórico para abrir los túbulos dentinarios.
6- Introducción del agente blanqueante en la cavidad.
7- Sellado provisional de la cavidad.
8- Revisión de resultados a la semana. Dependiendo del resultado obtenido tras la técnica ambulatoria descrita, decidiremos si es necesario repetir la misma o si es preciso combinarla con la técnica catalítica en esta segunda sesión . En ocasiones son necesarias varias sesiones ambulatorias hasta llegar a un resultado satisfactorio.
9- Una vez alcanzado nuestro objetivo terminaremos el tratamiento con la restauración definitiva del diente.
Si ésta es tu situación, consultanos y estudiaremos qué opción de tratamiento es la más indicada para ti.
Dra. Nair Domingo
Departamento de Endodoncia y Odontología Conservadora
Licenciada en Odontología por a Universidad de Valencia
Máster Universitario en Endodoncia y Odontología Restauradora
CLÍNICA PRESENCIA DENTAL
www.presenciadental.com
presenciadental@hotmail.com
Puçol, C/ Santa Teresa 13 y 15 bajo. Tel. 96 146 44 12
Massamagrell, Av. Valencia 9 bajo. Tel. 96 144 40 23
whatsapp 673441994 y 601177527
Facebook: Clínica Presencia Dental Twitter: @presenciadental Instagram: presenciadental